Si sos de las que piensa que con hacerse el «Pap» una vez al año ya saliste del compromiso, este post es para vos.
En este 2026, la medicina ha avanzado un montón y hoy sabemos que tu salud íntima es mucho más que una sola prueba. Queremos que te sintás segura y empoderada, por eso hoy te contamos qué debe incluir un chequeo ginecológico completo y por qué el Papanicolaou, aunque es importante, hay otros estudios que debemos tomar en cuenta.
¿Por qué el Papanicolaou ya no es suficiente?
Históricamente, el Papanicolaou ha sido nuestra herramienta estrella para detectar cambios en las células del cuello uterino. Sin embargo, las guías internacionales de la Organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS) para este 2026 son claras: la prueba de Virus del Papiloma Humano (VPH) es mucho más precisa.
El Papanicolaou detecta la lesión cuando ya existe, pero la prueba de Virus del Papiloma Humano busca el ADN del virus antes de que cause un problema grave. Además, el Papanicolaou tiene un margen de error (falsos negativos) más alto que las pruebas moleculares modernas. Por eso, hoy en día se recomienda combinar ambas (lo que llamamos «co-test») o priorizar la prueba de Virus del Papiloma Humano según tu edad.
Lo que incluye tu chequeo completo en 2026
Un chequeo de verdad, de esos que te dan paz mental, debe incluir estos cuatro pilares:
1. Entrevista clínica (La plática con tu médico)
No es solo «rellenar papeles». Aquí es donde vos le contás a tu ginecólogo o ginecóloga sobre tus ciclos, si tenés dolores extraños, cómo va tu vida sexual o si hay antecedentes de cáncer en tu familia. En Nicaragua, el Ministerio de Salud (MINSA) enfatiza que esta parte es vital para identificar riesgos de forma personalizada.
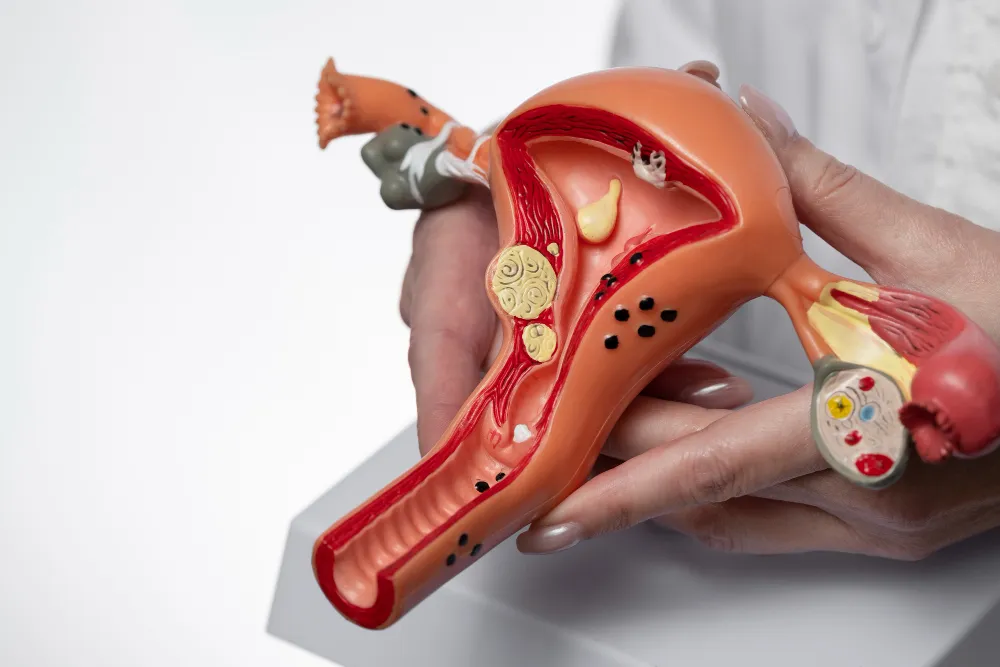
2. Examen físico y pélvico
Es la revisión de rutina donde se observa que todo esté en orden externamente e internamente. Se usa el espéculo para ver el cuello del útero y se realiza un examen bimanual para sentir el tamaño y la posición de tu útero y ovarios.
3. El tamizaje moderno (VPH + Papanicolaou)
Como te decíamos, ya no basta con el «Pap» tradicional. Según los protocolos actuales:
- Prueba de ADN de Virus del Papiloma Humano: Es la forma más efectiva de prevenir el cáncer cervicouterino.
- Papanicolaou: Se sigue usando como complemento para ver el estado de las células.
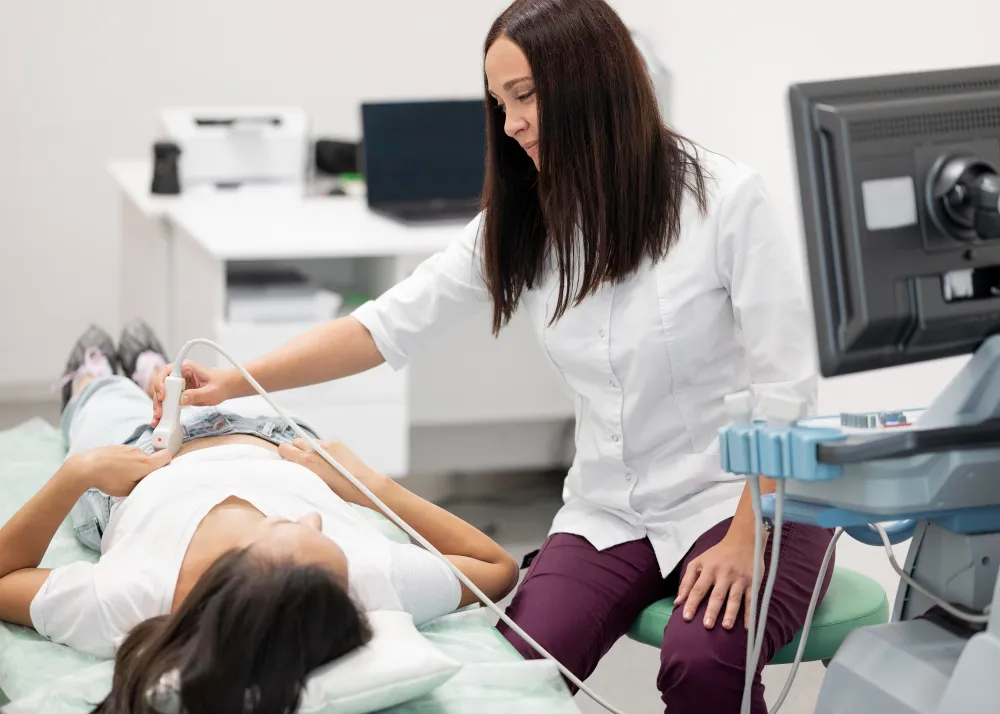
4. Ultrasonido Pélvico o Transvaginal
Esto es fundamental. El examen físico no siempre puede detectar miomas (fibromas), quistes en los ovarios o endometriosis. El ultrasonido le permite al médico ver «por dentro» con mucha claridad y descartar cualquier masa o inflamación que no se siente al tacto.
5. Examen clínico de mamas
Aunque vos te revisés en casa (¡que es excelente!), una vez al año un profesional debe palpar tus mamas y axilas. Si tenés más de cuarenta años, o si hay riesgos familiares, este chequeo se acompaña con una mamografía.
¡No lo dejés para después!
Cuidar de vos misma es el acto de amor más grande que podés hacer. No esperés a que te duela algo o a tener un sangrado raro para ir a consulta. Recordá que en Nicaragua contamos con programas de vacunación contra el Virus del Papiloma Humano y acceso a estas pruebas en las unidades de salud y clínicas privadas.
¿Hace cuánto no te hacés tu chequeo completo? Aprovechá este mensaje como una señal para agendar tu cita. ¡Tu salud lo vale todo!
Aquí en FemWell la prioridad es tu salud. Si algo te preocupa, acudí a la consulta. ¿Tienes dudas? ¿Quieres más información sobre salud sexual o temas ginecológicos? Escríbenos y agenda una cita; nos encantará acompañarte en cada paso de su camino hacia el bienestar. Contáctanos a nuestro Whatsapp 89522677, y siguenos en nuestra cuenta de Instagram como femwellcenter.
Fuentes:
- Organización Panamericana de la Salud (OPS): Directrices sobre el tamizaje y tratamiento de las lesiones precancerosas para la prevención del cáncer cervicouterino.
- Ministerio de Salud de Nicaragua (MINSA): Protocolos para el manejo de la salud sexual y reproductiva.
- Organización Mundial de la Salud (OMS): Estrategia mundial para acelerar la eliminación del cáncer del cuello uterino.
- Instituto Nacional del Cáncer (NIH): Pruebas de detección del cáncer de cuello uterino.