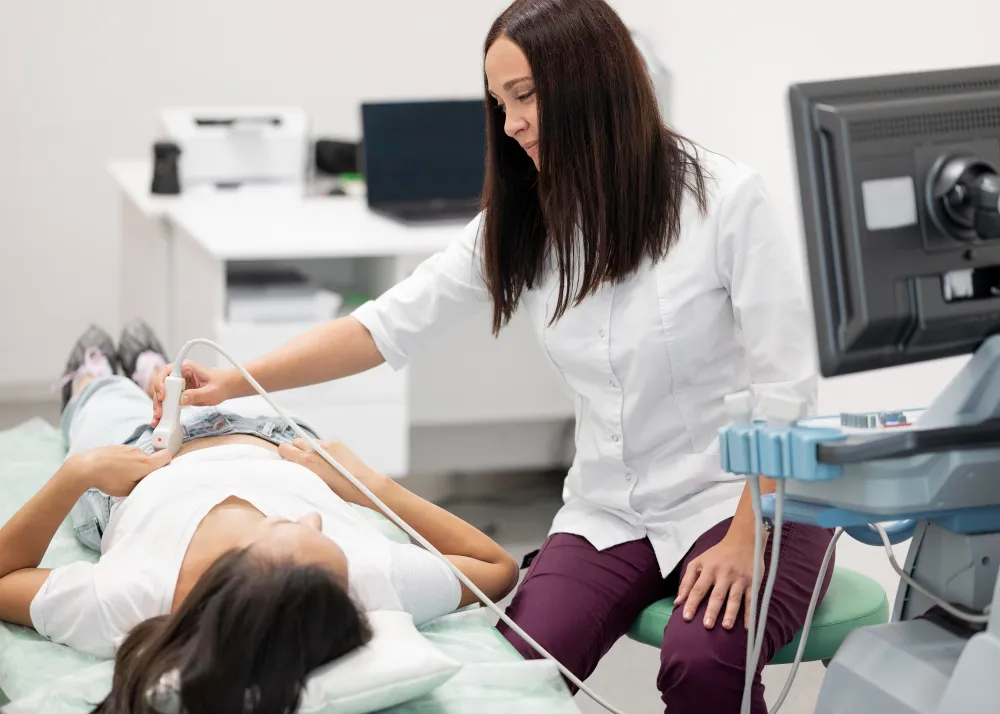
Muchas veces pensamos que la visita al ginecólogo solo es necesaria cuando tenemos una pareja activa, estamos planeando un embarazo o si sospechamos de alguna infección de transmisión sexual. Pero la verdad es que la salud íntima va mucho más allá de eso. Tu cuerpo necesita cuidado y atención en todas las etapas de tu vida.
Por eso, hoy quiero platicar con vos sobre cinco razones médicas sumamente importantes por las que tenés que agendar esa cita con tu especialista, aunque ahorita no estés en una relación. ¡Poné atención a tu salud!

1. Prevención y detección temprana del cáncer cervicouterino
Aunque no estés activa sexualmente en este momento, los chequeos de rutina son fundamentales. El examen de papanicolaou y las pruebas para detectar el virus del papiloma humano son herramientas que salvan vidas. Según la Organización Mundial de la Salud, la detección temprana y el tratamiento de lesiones precancerosas pueden prevenir el cáncer de cuello uterino. Recordá que el virus puede estar en tu cuerpo desde hace mucho tiempo sin mostrar síntomas, así que hacerte tu revisión periódica es el mejor acto de amor propio que podés hacer por vos misma.
2. Control de tu ciclo menstrual y dolores intensos
Si tus reglas son irregulares, te vienen cada dos meses, o si el dolor que sentís te impide hacer tus actividades normales, no tenés que aguantarte. Estos síntomas pueden ser señales de condiciones como el síndrome de ovario poliquístico o la endometriosis. Un ginecólogo te ayuda a entender qué está pasando en tu cuerpo y te puede dar el tratamiento adecuado para que vivís tus días de regla tranquila y sin sufrimiento.
3. Revisión clínica de tus mamas
El cáncer de mama no avisa y no tiene absolutamente nada que ver con tu estado civil. Durante tu consulta, el especialista no solo te revisa para detectar cualquier bulto o anomalía que vos no hayas notado, sino que también te enseña cuál es la forma correcta de hacerte el autoexamen en la casa. El Colegio Estadounidense de Obstetras y Ginecólogos recomienda estas visitas de bienestar anuales como un espacio esencial para educarte sobre los cambios en tus mamas y decidir cuándo es momento de hacerte una mamografía.
4. Salud vaginal general e infecciones comunes
Es un gran mito creer que todas las infecciones vaginales vienen de una pareja. Existen condiciones muy comunes como la candidiasis vaginal (una infección por hongos) o la vaginosis bacteriana (un desequilibrio en las bacterias naturales de tu vagina) que pueden aparecer por el estrés, por tomar antibióticos o incluso por usar jabones íntimos inadecuados. La Clínica Mayo señala que estas afecciones causan mucha incomodidad, como picazón y cambios en el flujo. Ir al ginecólogo te asegura un diagnóstico correcto y el medicamento exacto para que te curés rápido, en lugar de andar inventando con remedios caseros.
5. Asesoría sobre tu fertilidad y tu futuro reproductivo
Tal vez ahorita ni pensás en tener hijos, o tal vez sí es un sueño que tenés para más adelante. Sea cual sea tu caso, conocer tu estado hormonal y la salud de tus ovarios es muy valioso. En tu chequeo podés hacer todas las preguntas que tengás sobre cómo preservar tu fertilidad, cómo te afecta tu estilo de vida actual o simplemente conocer mejor cómo funciona tu cuerpo. Es tu espacio seguro para platicar sin pena.
Cuidarte es tu responsabilidad y tu derecho. No dejés tu salud para después ni esperés a tener una emergencia para buscar atención médica. ¡Animate y agendá tu cita pronto!
Aquí en FemWell la prioridad es tu salud. Si algo te preocupa, acudí a la consulta. ¿Tienes dudas? ¿Quieres más información sobre salud sexual o temas ginecológicos? Escríbenos y agenda una cita; nos encantará acompañarte en cada paso de su camino hacia el bienestar. Contáctanos a nuestro Whatsapp 89522677, y siguenos en nuestra cuenta de instagram como femwellcenter.
Fuentes
- Organización Mundial de la Salud: Información detallada sobre la estrategia mundial para la prevención y eliminación del cáncer cervicouterino. Enlace:https://www.paho.org/es/es-hora-poner-fin-al-cancer-cervicouterino
- Clínica Mayo: Datos médicos sobre los síntomas, causas y diagnósticos de la candidiasis vaginal y otras alteraciones del flujo. Enlace:https://www.mayoclinic.org/es/diseases-conditions/yeast-infection/symptoms-causes/syc-20378999
- Colegio Estadounidense de Obstetras y Ginecólogos: Recomendaciones oficiales sobre la importancia de la visita anual de bienestar para la mujer. Enlace:https://www.acog.org/womens-health/faqs/your-annual-health-care-visit